仙腸関節は「ズレる」のか「動かない」のか
仙腸関節を巡る議論は、セラピストの間で長年続いています。「仙腸関節がズレるから痛い」「いや、仙腸関節はほとんど動かないからズレるはずがない」——私自身、若手の頃はこの二項対立に悩んだ記憶があります。
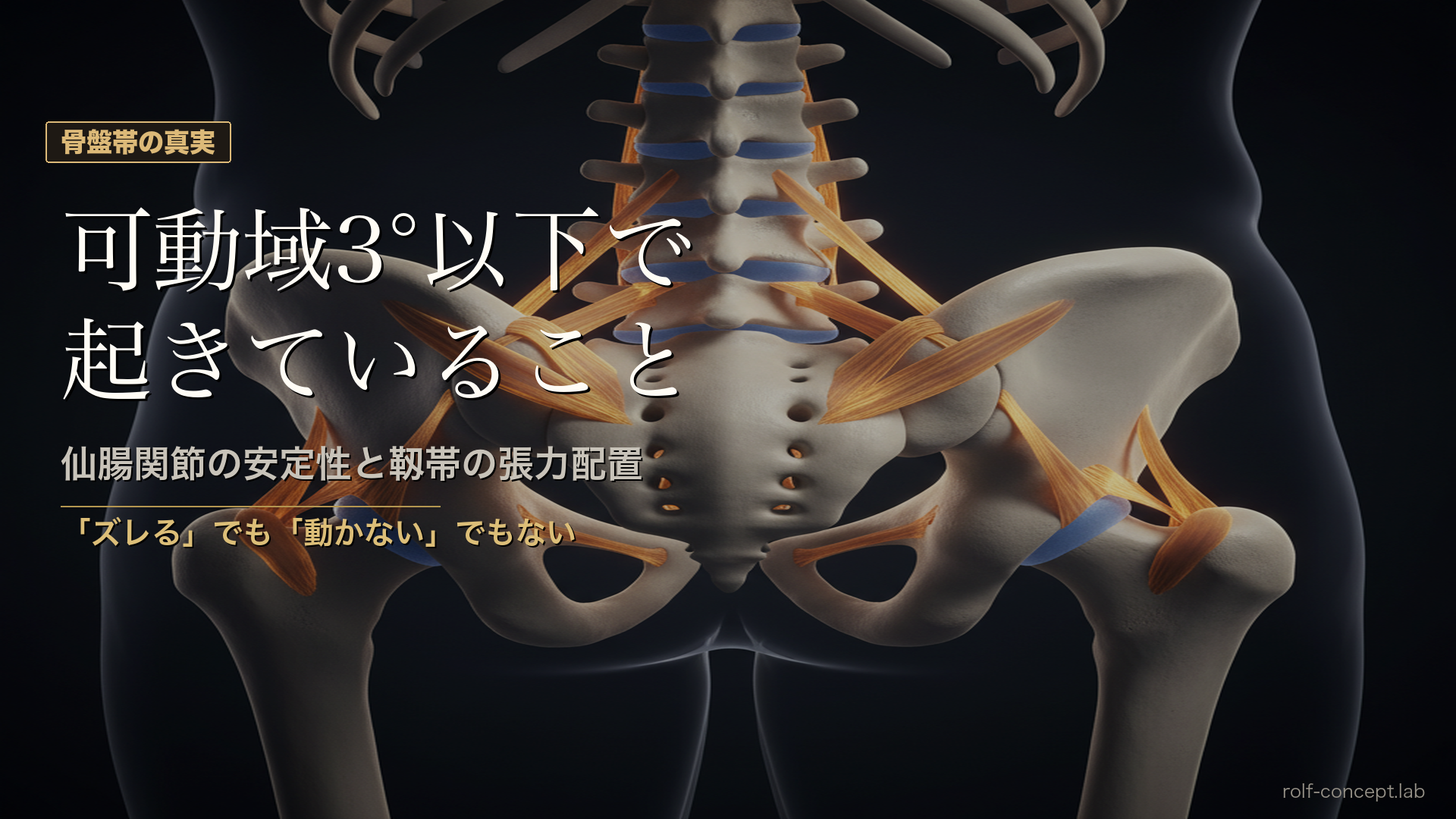
現在のエビデンスが示す仙腸関節の可動域は、第2仙椎を中心とした3°以下の回旋運動と2〜3°以下の併進運動——極めて小さい。Sturesson et al.(1989)のRSA(レントゲンステレオ解析)による精密計測が示したこの数値は、仙腸関節が「ほとんど動かない」平面関節であることを明確にしました。しかも、同関節をまたぐ筋がないため、安定性は主に靱帯などの静的支持機構に依存します。
しかし、ここで終わってしまうと臨床的に大事なことを見落とします。問題は「動くか動かないか」ではなく、「この極小の可動域がどのように制御されているか」なのです。その答えが、靱帯の張力配置にあります。
靱帯ネットワークによる精密制御
仙腸関節の安定性を支える靱帯群は、実に精緻なネットワークを構成しています。
骨間仙腸靱帯は、仙腸関節の後面深層に位置する人体最強の靱帯の一つです。仙骨と腸骨を直接的に結合し、あらゆる方向への変位に抵抗する主要な安定化要素として機能します。Vleeming et al.(2012)はこの靱帯が仙腸関節の安定性の「要」であると述べています。
後仙腸靱帯には浅層と深層があり、仙骨の動きの方向によって役割が分かれます。浅層は仙骨のニューテーション(うなずき運動)を、深層はカウンターニューテーション(起き上がり運動)を制御します。この二層構造が、仙骨の微細な動きを双方向から精密にコントロールしているわけです。
腸腰靱帯は、L4-L5の横突起から腸骨稜に走行し、腰仙移行部の安定化に関与します。ここで知っておきたい興味深い事実があります。腸腰靱帯のventral band(腹側線維束)を切離すると、仙腸関節の不安定性が有意に増加する一方、dorsal band(背側線維束)・sacroiliac part(仙腸関節部)を切離しても有意な不安定性は認められない——解剖学的研究でこう報告されています。つまり、腸腰靱帯はすべての線維が等しく機能しているわけではなく、ventral bandこそが仙腸関節安定化の要であるということです。この知見は、腸腰靱帯の張力集中が非対称な場合、どの線維束の問題かを考える手がかりになります。
『多裂筋と椎間関節の筋膜連続性』で解説した多裂筋と椎間関節の張力系が、腸腰靱帯を介して仙腸関節の張力系とも連結していることになります。
仙結節靱帯は「受動的靱帯」ではない——力伝達の結節点
仙棘靱帯と仙結節靱帯(STL)は骨盤底の筋膜と連続しており、仙骨の安定性を下方から支えます。『骨盤傾斜と腸腰筋』の骨盤帯シリーズで触れた骨盤底の機能が、仙腸関節の安定性とも密接に関わっていることがここからわかります。
特に近年、仙結節靱帯(STL)の再評価が進んでいます。従来は仙腸関節の静的安定化構造として理解されてきたこの靱帯ですが、Vleeming et al.(1989)は、STLが大殿筋・大腿二頭筋からの張力を受けて仙腸関節の安定性に寄与するだけでなく、骨盤帯における荷重伝達の能動的な要素であることを示しました。Kim et al.(2024)はさらにSTLの線維構成と付着部の微細解剖を精査し、この靱帯が周囲の筋膜構造と密接に連続することで、骨盤帯の力伝達ネットワークの結節点として機能していることを報告しています。
つまりSTLは、仙腸関節の安定性を担う「受動的な靱帯」ではなく、大殿筋・ハムストリングス系から骨盤底筋膜系までをつなぐ能動的な力伝達の結節点なんです。仙腸関節を評価するときに、STLの張力状態を単独で見るだけでなく、骨盤底や大殿筋系との連続性の中で読み取る視点が必要になります。
大殿筋横走線維は仙腸関節を「圧縮安定化」する
STLの力伝達を語るうえで外せないのが、大殿筋横走線維の役割です。
大殿筋横走線維と大腿二頭筋は仙結節靱帯へ付着し、靱帯の張力を調整する可能性があります。さらに大殿筋は仙結節靱帯だけでなく後仙腸靱帯の中間部深層に殿部腱膜として連続しており、この連結を通して仙腸関節痛の主要な疼痛部位である後仙腸靱帯への機械的刺激の閾値調整に関与している可能性がある。
押さえておきたい解剖学的事実は、大殿筋横走線維が仙腸関節を超えて付着するケースが70%以上という数値です。これは、大殿筋がこの解剖的設計により、仙腸関節を圧縮・安定化させる力として作用していることを意味します。仙腸関節障害を伴った腰痛群で殿筋群が有意に萎縮しているという臨床的事実は、この筋膜連続性の破綻が仙腸関節の自己組織化を阻害していることを示唆しています。
大殿筋は仙腸関節にとって、靱帯系を介した張力調整の「動的なアクチュエーター」——この視点を持つと、仙腸関節の評価で殿筋群の機能を同時に読む必然性が見えてきます。
バイオテンセグリティとしての仙腸関節
『バイオテンセグリティとは』で解説したバイオテンセグリティの概念を仙腸関節に当てはめると、非常にわかりやすい構図が見えてきます。
仙骨は骨盤の中で、周囲の靱帯ネットワーク(張力要素)に支えられて、いわば「浮遊」しているような状態です。上方からの荷重は仙骨に伝わり、靱帯を介して両側の腸骨に分散される。この荷重伝達のメカニズムを、Levin(2002)は「テンセグリティによる荷重分散」として説明しました。
わかりやすく例えると、仙骨はハンモックに寝ている人のようなものです。ハンモックの紐(靱帯)がバランスよく張られていれば、人(仙骨)は安定した位置で荷重を支えられる。しかし、どこかの紐が緩んだり切れたりすると、バランスが崩れ、人の位置が微妙にずれてしまう。
この張力配置が適切であれば、極小の可動域の中で仙骨は安定し、歩行時や片脚立ちなどの非対称荷重でも効率的な荷重伝達が行われます。
張力配置の崩れが臨床的に意味すること
2-3度の可動域しかない関節で、靱帯の張力配置が崩れるとどうなるか。この「微細な崩れ」の臨床的影響は、直感に反して非常に大きいのです。
私が経験した印象的なケースがあります。産後6ヶ月の女性で、長時間の座位で仙腸関節部の痛みが増悪するという訴えでした。画像上は明らかな異常はなく、「仙腸関節がズレている」とも言い切れない。しかし、靱帯の張力配置の視点で評価すると、妊娠・出産に伴うリラキシンの影響で靱帯の弛緩が残存しており、荷重伝達パターンが変化していることが推測されました。
ほんのわずかな位置変化——それは画像ではわからないレベル——でも、荷重伝達パターンは大きく変わりえます。『姿勢はストレス分配の表現』の記事で解説したストレス分配の原理を思い出してください。テンセグリティ構造では、一箇所の張力変化が系全体に波及します。特定の靱帯に過負荷がかかると、その靱帯に痛みが生じることがあります。
さらに、仙腸関節周囲の筋——梨状筋、多裂筋、骨盤底筋群、大殿筋、広背筋——が代償的に緊張パターンを変化させます。Snijders, Vleeming & Stoeckart(1993)が提唱した「force closure」——筋性の安定化メカニズムが過剰に動員される状態です。大殿筋横走線維のforce closure機能が萎縮によって失われると、代わりに梨状筋・多裂筋などが過活動で補おうとする——この連鎖が、仙腸関節周囲の多彩な症状の背景にあります。
前方関節包損傷と梨状筋過活動の連鎖
もうひとつ臨床的に知っておきたい知見があります。仙腸関節障害の症例において、仙腸関節の前方関節包損傷が存在していた症例が69.2%に認められるという報告です。
この前方関節包の損傷や不安定性を契機に、梨状筋が過活動となり、梨状筋下孔において下殿神経を絞扼する可能性があります。『梨状筋は外旋筋だけではない』で解説した梨状筋症候群の背景因子として、仙腸関節の靱帯・関節包の問題が隠れていることがあるわけです。「殿部の疼痛」の原因を梨状筋だけで説明しようとすると、この上流の連鎖を見落とす可能性があります。
「ズレ」の二項対立を超えて
この理解に立つと、「仙腸関節はズレるか否か」という二項対立は臨床的にあまり意味がないことがわかります。重要なのは、靱帯の張力配置が適切に保たれているか、荷重伝達が効率的に行われているか、代償パターンが過剰になっていないか——こうした「系としての機能」の評価です。
筋膜の評価の考え方、再評価の重要性がここでも当てはまります。仙腸関節を評価する際は、関節単体ではなく、靱帯の張力配置(特にventral band・後仙腸靱帯・仙結節靱帯)、大殿筋横走線維の機能、前方関節包の状態、そして骨盤底との連続性を含む系全体として捉え、介入前後の変化を丁寧に観察する。この姿勢が、仙腸関節の臨床をより正確なものにしてくれるはずです。
仙腸関節の評価法をセミナーで学べます。靱帯の張力配置の読み方や荷重伝達テストについて、実技を通じて体験してみませんか。